Halten wir folgende Fakten fest: Bis 2035 wird Österreich eine deutliche Verschiebung seiner demografischen Struktur erleben. Der Anteil älterer Menschen an der Gesamtbevölkerung wird massiv steigen. Aktuellen Prognosen des Österreichischen Statistischen Zentralamtes zufolge wird erwartet, dass die Anzahl der Personen über 65 Jahre von 19% im Jahr 2020 auf über 25% im Jahr 2035 ansteigt [1], [Abb1:redcutoff]. Diese Zunahme stellt eine immense Herausforderung für das österreichische Gesundheits- und Pflegesystem dar, weil mehr Ressourcen für die Betreuung und Unterstützung dieser Bevölkerungsgruppe erforderlich sein werden, da die Lebenserwartung auf durchschnittlich 85 Jahre für Frauen und 81 Jahre für Männer geschätzt wird [2].
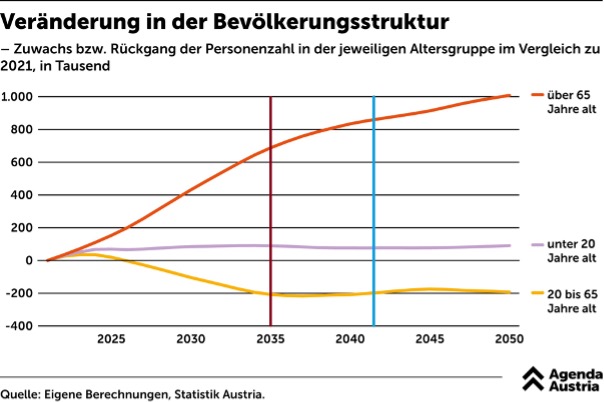
Damit geht auch der Anstieg bestimmter medizinischer Diagnosen einher [3], wie die Demenz, eine Erkrankung, die ein umfassendes Monitoring in spezialisierten Wohneinrichtungen, Gedächtnistraining-Programme und Unterstützung für Angehörige beinhaltet. Oder Herz-Kreislauf-Erkrankungen, die zu einem erhöhten Bedarf an Rehabilitation, Medikamentenmanagement und regelmäßigen medizinischen Kontrollen führen. Aber auch Diabetes mellitus Typ I und Typ II, bei dem die Schulung der Betroffenen im Umgang mit der Krankheit, die regelmäßige Überwachung des Blutzuckerspiegels und die Prävention von diabetes-bedingten Komplikationen im Vordergrund der Pflegeleistungen stehen.
Was wir außerdem noch wissen: Der Zeitraum vom Nachweis der Nützlichkeit einer Intervention, bis zur vollständigen klinischen Implementierung als Standard beträgt durchschnittlich 17 Jahre [4]. Wenn wir also vom Jahr 2024 ausgehen, dürfen wir im Jahr 2041 mit einer nationalen Verfügbarkeit rechnen [Abb1:bluecutoff].
Das ist alles bekannt. Das kommt alles auf uns zu. Man kann sich nun der aufsteigenden Welle dieses “Gerontonamis” entgegenstellen indem man mehr Pflegekräfte einsetzt, die Allokation der Ressourcen verbessert, Angehörige schult, Selbsthilfegruppen stärkt und mehr Geld ins System leitet. Alles richtig, aber tun wir das nicht ohnehin schon seit Jahrzehnten? Ist es nicht Zeit, sich neue Hilfsmittel zu suchen, wie die Instrumente der Digitalisierung?
Historischer Kontext
Seit den frühen 1990er Jahren hat die Digitalisierung in der Pflegebranche eine beispiellose Evolution durchgemacht und sowohl die Bereitstellung als auch das Management von Pflegedienstleistungen tiefgreifend verändert. In den Anfängen der “digitalen Revolution” wurden vornehmlich einfache computergestützte Systeme zur Verwaltung von Patientendaten eingeführt, die den Grundstein für die Ablösung traditioneller Papierakten durch elektronische Patientenakten (ELGA) legten [5]. Diese Entwicklung, die in den frühen 2000er Jahren durch die Verbreitung des Internets und den allgemeinen Zugang zu Computertechnologie weiter an Fahrt aufnahm, erleichterte eine effizientere und fehlerfreiere Handhabung von Patienteninformationen [6].
In den 2010er Jahren schließlich folgte eine nachhaltige Expansion telemedizinischer Dienste, welche den räumlichen Abstand zwischen Patienten und Gesundheitsdienstleistern überbrückten. Diese Entwicklung führte zu einer verbesserten Erreichbarkeit und einem patientenzentrierten Pflegeansatz durch individualisierte Betreuungspläne und den Möglichkeiten des Fern-Monitorings [7].
Wenn wir nun auf die kommenden Jahrzehnte blicken, werden die Möglichkeiten der digitalen Pflege durch die Einführung von Wearables, mobilen Gesundheitsanwendungen und KI-gestützten Diagnosetools weiter revolutioniert. Diese Technologien ermöglichen eine bisher unerreichte Genauigkeit in der Pflegeplanung, optimierten präventive Maßnahmen und bieten die Möglichkeit zum Echtzeit-Monitoring [8].
Täglich erhalten wir eine Unmenge an Informationen über die neuesten Entwicklungen, Produkte und Dienstleistungen über die unterschiedlichsten Kanäle. So viele Lobgesänge, bis wir ernsthaft glauben, dass all das schon gelebte Realität ist. Und ja, es ist schon viel passiert – in der Theorie am Papier.
Aktueller Stand
Der Fachverband der Elektro- und Elektronikindustrie (FEEI) ist Netzwerkpartner der Industrieplattform Medizin-Softwarehersteller (FEEI MSWH), also jenen Firmen, die Lösungen zur Digitalisierung zur Verfügung stellen, die auf der “Plattform für digitale Gesundheit” zusammengeführt sind [9]. Ein Ergebnis dieser Kooperation ist die “digitale eHealth Roadmap”. Zu den Aufgabenbereichen gehören: Planung, Einbindung der Anwender (User), Berücksichtigung des Know-how der Technologieanbieter, rechtlicher Rahmen (insb. Datenschutz), Finanzierung, Pilotbetrieb mit usability check, Timing für Roll-Out, laufender Betrieb und Wartung, IT Security bei den GDAs. Das ist nachvollziehbar. Wenn man die Projektliste für den Zeitraum 2023 – 2028 betrachtet liest man: Bilddaten in ELGA, Zugang zu Gesundheitsdaten für PatientInnen und BürgerInnen über eID (und dazu keine Ausnahmen; dh nichts „Niederschwelliges“), Zugang zu Gesundheitsdaten für GDAs (gemäß 18 (4) GtelG, Registrierung aller medizinischen Dokumente in der ELGA, Histologie, OP-Berichte, ELGA-Infrastruktur: Zugang zu Portalen und Öffnung z.B. für Digitale Gesundheits-APPS (DIGAs), ELGA-Infrastruktur: Weiterentwicklung nur mit Investition – und Planungssicherheit der Infrastrukturdienstleister, Fertigstellung Roll-Out eKOS, eÜberweisung etc., EMS neu, Pflegeheime und eRezept, eRezept und Privatrezept sowie Suchtgift VO, eCard für versorgungsrelevante Wahlärzte, Visit-e, Eltern-Kind-Pass EKP [10].
Um all diese Aktivitäten nun einordnen zu können, müssen wir sie in einen Referenzrahmen setzen und uns gleichzeitig gebetsmühlenartig fragen:”Reden wir alle vom selben?”. In der englischen Terminologie gibt es nämlich einen Unterschied zwischen „Digitization“ und „Digitalization“. Das kann zunächst verwirrend erscheinen, da die Begriffe im Deutschen synonym verwendet werden. Es gibt jedoch einen Unterschied. Die “Digitization” bezieht sich auf den Prozess, bei dem Informationen von einem analogen in ein digitales Format umgewandelt werden. Ein klassisches Beispiel hierfür ist das Scannen von Papierdokumenten und deren Speicherung als digitale Dateien auf einem Computer. Der Kern dieses Prozesses liegt in der Umwandlung physischer Datenträger in digitale Daten, wodurch Informationen effizienter gespeichert, durchsucht und geteilt werden können. Digitization erhöht die Zugänglichkeit und die Möglichkeit zur Archivierung von Daten, verändert aber nicht unbedingt die Art und Weise, wie Prozesse gestaltet sind. Die “Digitalization” hingegen geht über die bloße Umwandlung von Daten hinaus und bezieht sich auf die Nutzung digitaler Technologien, um Prozesse zu verändern. Dieser Begriff umfasst die Integration von Technologien, um die Art und Weise, wie Ergebnisse erreicht werden, zu verbessern. Digitalization hilft dabei, durch Datenanalyse bessere Entscheidungen zu treffen. Sprich: “Digitization” bezieht sich auf die Umwandlung von analogen in digitale Informationen, während “Digitalization” die umfassende Nutzung digitaler Technologien zur Transformation von Geschäftsprozessen darstellt.
Wenn wir nun die oben angeführten Punkte der “digitalen eHealth Roadmap” betrachten, ergibt sich das Bild, dass wir uns noch zu einem überwiegenden Teil im Bereich der “Digitization” befinden. Bedenkt man nun die 17 Jahre Verzögerung von Evidenz bis Roll-Out schaut es gefühlsmäßig gar nicht so schlecht aus, dass der Schritt zur Digitalisierung schon bald gemacht werden kann. Aber das mit den Gefühlen ist so eine Sache: Die können trügen. Denn um eine Technologie zu nutzen, braucht es auch das nötige Wissen, wie man sie nutzt.
Herausforderungen
Eine der vordringlichsten Aufgaben ist die transdisziplinäre Schulung von Pflegekräften in den Bereichen Informatik, digitale Gesundheit, implementation und data science [11]. Es muss die Möglichkeit geben, mit Informatikern, Ingenieuren und anderen interdisziplinären Fachgruppen zusammenzuarbeiten und von ihnen zu lernen. Gerade in Bezug auf die dringend notwendige Aufstockung des Pflegepersonals in den kommenden Jahren wird die fachliche Expertise von Pflegekräften vor und während des Designprozesses höchste Relevanz besitzen [12]. Die Pflegeausbildung sollte zudem ihre Kompetenzen und Lehrpläne proaktiv für den zunehmenden Einsatz digitaler Technologien in allen Praxisbereichen weiterentwickeln und dabei neuartige pädagogische Ansätze einbeziehen – zum Beispiel immersive Technologien wie Virtual und Augmented Reality, um Aspekte der simulationsbasierten Ausbildung zu vermitteln [13]. Kürzlich hat die American Association of Colleges of Nursing Kernkompetenzen für die Pflegeausbildung veröffentlicht, die ausdrücklich Informatik, soziale Medien und digitale Technologien, sowie deren Einfluss auf Entscheidungsfindung und Qualität, als kritisch für die professionelle Praxis identifizieren [14].
Des Weiteren sind die Auswirkungen von künstlicher Intelligenz (KI) auf menschliche Entscheidungsfindung ein Bereich, der jetzt schon mitgedacht werden muss, um die Pflegepraxis für das nächste Jahrzehnt nachhatlig zu gestalten. KI-Technologien könnten dem Berufsstand enorme Vorteile in den Bereichen Datenanalytik und erweiterte klinische Entscheidungsunterstützung bieten.
Obwohl viele der behaupteten potenziellen Vorteile von KI (z.B. verbessertes patient outcome, optimierter Arbeitsablauf, gesteigerte Effizienz etc.) in der Pflegeforschung noch nicht vollständig nachgewiesen wurden, wird es unvermeidlich sein, dass KI-Technologien regelmäßiger eingesetzt werden, um Pflegeprozesse zu erweitern und zu verbessern [15-16]. Ein Beispiel ist das Auftauchen von ungleicher resp ungerechter Versorgung durch KI-gestützte Entscheidungstools, denn diese verstärken manchmal unbeabsichtigt systemische Ungleichheiten, die in der Gesellschaft vorhanden sind [17].
Der zunehmende Einsatz von KI bringt auch neuartige politische, regulatorische, rechtliche und ethische Fragestellungen mit sich. Der Pflegeberuf muss Chancen und Risiken im Licht neuer ethischer Rahmenwerke prüfen, die KI und ähnliche Innovationen mit sich bringen. Floridi et al. [18] entwickelten ein good practice Framework bezüglich der Entwicklung von KI und den ethischen Überlegungen bei der Nutzung solcher Innovationen. Sie befürworten, dass KI in ein Leitprinzip eingebunden werden sollte, um die menschliche Handlungsfähigkeit zu verbessern, die gesellschaftliche Akzeptanz zu erhöhen, den gesellschaftlichen Zusammenhalt zu fördern und menschliche Selbstverwirklichung zu ermöglichen.
Zukunftsperspektiven
Telemedizin (Telemonitoring, Videokonsultation etc.) bietet digitale Lösungen, um Patienten aus der Ferne zu betreuen. Anwendungen umfassen Dienste außerhalb der Geschäftszeiten, Videokonferenz-Falldiskussionen und virtuelle Kliniken [19]. Während der Pandemie erleichterte Telemedizin die Kontinuität der Versorgung, indem sie Menschen ermöglichte, mit Gesundheitsdienstleistern in Kontakt zu bleiben [20]. Es gibt Belege dafür, dass telemedizinische Lösungen benutzerfreundlich und effektiv sind, sowie die Versorgungsqualität verbessern [21].
E-Rezept-Systeme ermöglichen es Gesundheitsdienstleistern, Rezepte digital an eine Ausgabestelle zu senden. Eine kürzliche durchgeführte Studie zur Wirksamkeit von E-Rezepten zur Verbesserung der Sicherheit der Arzneimittelverabreichung hob die potenziellen Vorteile dieser Systeme hervor [22], wie signifikant reduzierte Raten von Medikationsfehlern. Die Autoren berichteten jedoch auch, dass es immer noch nicht ausreichend Beweise dafür gibt, wie effektiv diese Systeme sind, um ernsthaften Schaden für Patienten zu verhindern. Im Gegensatz dazu wurden in einer Studie von Slight et al. [23] bei der Nutzung von E-Rezept-Systemen eine Zunahme von medikationsbezogenen Schäden berichtet – insbesondere Dosierungs- und Medikamentenabgleichfehler. Dies hebt das Potenzial für “e-Iatrogenese” (durch die Anwendung von Gesundheitstechnologie verursachter Patientenschaden) hervor, wenn diese Systeme genutzt werden.
Mobile Gesundheit (M-Health) wird voraussichtlich eine ‚mobile Gesundheitsrevolution‘ auslösen, da Smartphones als mobile Datenbanken mittlerweile ein fester Bestandteil des Lebens geworden sind [24]. M-Health wurde in der klinischen Praxis übernommen und umfasst Wearables, Apps und Nachrichtensysteme, um Patienten mit chronischen Erkrankungen Instrumente zur Selbstverwaltung ihrer Krankheit anzubieten. M-Health wird eine Schlüsselrolle in der Prävention, Überwachung und Behandlung von Gesundheitszuständen spielen. Sie hat in vielen Pflegekontexten, insbesondere in Fällen in denen Kameratechnologie gebraucht wird, ein enormes Potenzial gezeigt. Beispielsweise können dermatologische Apps Hautkrebs nachweislich besser erkennen, obwohl weitere Bewertungen dieser Technologie erforderlich sind, bevor sie das Expertenurteil von Fachärzten ersetzen könnte [25]. Studien haben auch die Fähigkeit mobiler Apps demonstriert, bei der Bewertung und Dokumentation von Wunden zu assistieren [26].
M-Health-Anwendungen sollen den Zugang zu Gesundheitsinformationen und -überwachung erhöhen und einen besseren Zugang zu Dienstleistungen und die Verwaltung von chronischen Erkrankungen bieten. So trugen Textnachrichten in zwei Studien zu einer besseren Selbstverwaltung von Diabetes bei, in denen Teilnehmern Erinnerungen an Aspekte ihres Selbstmanagements gesandt wurden. Teilnehmer berichteten, dass tägliche Erinnerungen ihnen halfen, sich an Behandlungspläne zu halten, ihre Füße auf Wunden zu überprüfen und vereinbarte Termine wahrzunehmen [27-28].
DiGA (Digitale Gesundheitsanwendungen) können mit tragbaren Sensoren verbunden werden, die mit dem Internet verbunden sind, um Daten zu übertragen und zu analysieren. Diese können dann dem Benutzer Grafiken und Statistiken präsentieren, die zur Überwachung von Gesundheitsindikatoren oder zur Verhaltensänderung genutzt werden können. Der Einsatz tragbarer Sensoren hat während der COVID-19-Pandemie für das Fern-Monitoring von Patienten schnell zugenommen. Insbesondere um verschlechternde Gesundheitszustände identifizieren zu können, ohne lange stationäre Aufenthalte und Beobachtungen durch ausgebildete Pflegekräfte [29].
Künstliche Intelligenz (KI) vereint verschiedene Ansätze (wie maschinelles Lernen), bei denen die Software Aufgaben repliziert, die mithilfe menschlicher Intelligenz durchgeführt werden. Die Anwendung von KI reicht von Expertensystemen bis zur natürlichen Sprachverarbeitung (NLP) [30]. Expertensysteme imitieren Entscheidungsprozesse von Menschen mithilfe automatisierter Prozesse. Sie sind darauf ausgelegt, komplexe Entscheidungen zu treffen, indem sie Daten erforschen und Entscheidungen anhand von Regeln (wenn/dann/sonst) treffen. Wenn z. B. der Blutzuckerspiegel im Bereich ‘X’ liegt, dann sollte eine Dosis ‘Y’ Insulin über die automatische Insolinpumpe verabreicht werden. Systeme wie diese existieren bereits für Diabetiker und haben eine breite Akzeptanz in der Diabetesversorgung gefunden [31].
KI entwickelt sich ständig weiter. Auf der Ebene der Basisversorgung kann KI verwendet werden, um zeitaufwendige Aufgaben (wie Bettenmanagement und Lagerbestandsverwaltung) zu ersetzen, damit Pflegekräfte mehr Zeit mit Patienten verbringen können. Sie kann auch die Visualisierung von Trends auf Basis vorhandener Daten erleichtern, die die sofortige Betreuung und langfristige Verwaltung unterstützen können [32].
Zum Beispiel wurden mobile Anwendungen mit KI entwickelt, die Wunden messen, Wundbettgewebetypen identifizieren und einen Wundbettvorbereitungsscore berechnen können, was eine genauere Überwachung des Heilungsprozesses ermöglicht [33]. Forscher testen zudem Roboter, um pflegerische Funktionen auszuführen, einschließlich Unterstützung bei der Mobilisierung, Messung von Vitalzeichen, Medikamentenverabreichung und Infektionskrankheitsprotokollen [34]. Eine frühe Beobachtungsstudie aus Japan, berichtete von positiven Verbesserungen in der Qualität der Versorgung älterer Patienten, bei denen Roboter verwendet wurden, um Trainingsprogramme zu leiten und interaktiven Dialog mit Patienten in Krankenhäusern und Langzeitpflegeeinrichtungen zu bieten [35]. Weitere Studien sind jedoch erforderlich, um die Auswirkungen dieser Technologien in der klinischen Praxis vollständig zu verstehen, idealerweise unter Verwendung robuster Forschungsmethoden und etablierter Metriken für die Versorgungsqualität.
Fazit
Was jetzt noch nach Zukunftsmusik klingt, kann schon bald ein nicht mehr wegzudenkendes Instrumentarium in der Pflegeversorgung sein. Wenn wir den Sprung über die Digitization-Hürde geschafft haben, folgt die Implementierungsphase der Digitalisierung an sich. Danach die Verwendung der Tools und die beständige Kontrolle und Verbesserung der Systeme. Gesundheit ist ein Prozess, kein Produkt. Solange wir uns vor Augen halten, dass jeder Einzelne für die eigene Gesundheit und die seiner Nächsten verantwortlich ist, so lange werden digitale Tools Instrumente bleiben. Eingebettet in Glauben, Wissen und Tun. Solange wir diese menschliche Dreieinigkeit nicht an KI oder Roboter auslagern, werden wir noch verstehen, dass unsere Körper Gärten sind, die wir pflegen müssen und keine Maschinen, die kontrolliert, zerlegt und entsorgt werden sollten. So lange werden wir Gesundheit als Menschen leben.
[1] Statistik Austria. (2021). Demografische Prognosen. Online verfügbar unter: http://www.statistik.at/web_de/statistiken/menschen_und_gesellschaft/bevoelkerung/demographische_prognosen/index.html
[2] Statistik Austria. (2021). Demografische Prognosen. Online verfügbar unter: http://www.statistik.at/web_de/statistiken/menschen_und_gesellschaft/bevoelkerung/demographische_prognosen/index.html
[3] Gesundheit Österreich GmbH. (2020). Gesundheitsberichterstattung des Bundes. Online verfügbar unter: https://goeg.at/Gesundheitsberichterstattung
[4] Morris ZS, Wooding S, Grant J. The answer is 17 years, what is the question: understanding time lags in translational research. J R Soc Med. 2011 Dec;104(12):510-20. doi: 10.1258/jrsm.2011.110180. PMID: 22179294; PMCID: PMC3241518.
[5] ELGA, www.elga.gv.at. (n.d.). Startseite – ELGA. [online] Available at: https://www.elga.gv.at/ [Accessed 8 Apr. 2024].
[6] Meier, B. (2005). Elektronische Patientenakten: Einleitung und Umsetzung. Springer-Verlag.
[7] Schulz, S., & Nakamoto, K. (2013). Telemedizin: Potenziale in der Gesundheitsversorgung. De Gruyter.
[8] Hansen, M. (2018). Digitalisierung in der Pflege: Neue Technologien richtig einsetzen. Pflege Zeitschrift.
[9] Plattform für digitale Gesundheit, www.feei.at. (2022). Netzwerkpartner – FEEI – Fachverband der Elektro- und Elektronikindustrie. [online] Available at: https://www.feei.at/ueber-uns/netzwerkpartner/ [Accessed 8 Apr. 2024].
[10] FEEI, Das österreichische Gesundheitswesen fällt zurück. (2023). Available at: https://www.feei.at/wp-content/uploads/2023/05/ehealth-roadmap-2023-2028-digitalisierung-gesundheitswesen-pdg-220523.pdf [Accessed 8 Apr. 2024].
[11] Buchanan C, Howitt ML, Wilson R, et al. Predicted influences of artificial intelligence on nursing education: Scoping review. JMIR Nurs2021;4:e23933. doi:10.2196/23933
[12] Brennan PF, Bakken S. Nursing needs big data and big data needs nursing. J Nurs Scholarsh2015;47:477-84. doi:10.1111/jnu.12159 pmid:26287646
[13] O’Connor S. Virtual reality and avatars in health care. Clin Nurs Res2019;28:523-8. doi:10.1177/1054773819845824 pmid:31064283
[14] The American Association of Colleges of Nursing. The essentials: Core competencies for professional nursing education. 2021. https://www.aacnnursing.org/Education-Resources/AACN-Essentials
[15] Buchanan C, Howitt ML, Wilson R, et al. Predicted influences of artificial intelligence on the domains of nursing: Scoping review. JMIR Nurs2020;3:e23939. doi:10.2196/23939
[16] Robert N. How artificial intelligence is changing nursing. Nurs Manage2019;50:30-9. doi:10.1097/01.NUMA.0000578988.56622.21 pmid:31425440
[17] Gianfrancesco MA, Tamang S, Yazdany J, Schmajuk G. Potential biases in machine learning algorithms using electronic health record data. JAMA Intern Med2018;178:1544-7. doi:10.1001/jamainternmed.2018.3763 pmid:30128552
[18] Floridi L, Cowls J, Beltrametti M, et al. AI4People—An ethical framework for a good AI Society: Opportunities, risks, principles, and recommendations. Minds Mach (Dordr)2018;28:689-707. doi:10.1007/s11023-018-9482-5 pmid:30930541
[19] Gilbert AW, Billany JCT, Adam R Rapid implementation of virtual clinics due to COVID-19: report and early evaluation of a quality improvement initiative. BMJ Open Qual.. 2020; 9:(2) https://doi.org/10.1136/bmjoq-2020-000985
[20] Andrews E, Berghofer K, Long J, Prescott A, Caboral-Stevens M. Satisfaction with the use of telehealth during COVID-19: an integrative review. Int J Nurs Stud Adv.. 2020; 2 https://doi.org/10.1016/j.ijnsa.2020.100008
[21] Monaghesh E, Hajizadeh A. The role of telehealth during COVID-19 outbreak: a systematic review based on current evidence. BMC Public Health. 2020; 20:(1) https://doi.org/10.1186/s12889-020-09301-4
[22] Gates PJ, Hardie RA, Raban MZ, Li L, Westbrook JI. How effective are electronic medication systems in reducing medication error rates and associated harm among hospital inpatients? A systematic review and meta-analysis. J Am Med Inform Assoc.. 2021; 28:(1)167-176 https://doi.org/10.1093/jamia/ocaa230
[23] Slight SP, Tolley CL, Bates DW Medication errors and adverse drug events in a UK hospital during the optimisation of electronic prescriptions: a prospective observational study. Lancet Digit Health. 2019; 1:(8)e403-e412 https://doi.org/10.1016/S2589-7500(19)30158-X
[24] Lucivero F, Jongsma KR. A mobile revolution for healthcare? Setting the agenda for bioethics. J Med Ethics. 2018; 44:(10)685-689 https://doi.org/10.1136/medethics-2017-104741
[25] Freeman K, Dinnes J, Chuchu N Algorithm based smartphone apps to assess risk of skin cancer in adults: systematic review of diagnostic accuracy studies. BMJ. 2020; 368 https://doi.org/10.1136/bmj.m127
[26] Shamloul N, Ghias MH, Khachemoune A. The utility of smartphone applications and technology in wound healing. Int J Low Extrem Wounds. 2019; 18:(3)228-235 https://doi.org/10.1177/1534734619853916
[27] Dick JJ, Nundy S, Solomon MC, Bishop KN, Chin MH, Peek ME. Feasibility and usability of a text message-based program for diabetes self-management in an urban African-American population. J Diabetes Sci Technol.. 2011; 5:(5)1246-1254 https://doi.org/10.1177/193229681100500534
[28] Shetty AS, Chamukuttan S, Nanditha A, Raj RK, Ramachandran A. Reinforcement of adherence to prescription recommendations in Asian Indian diabetes patients using short message service (SMS)–a pilot study. J Assoc Physicians India. 2011; 59:711-714
[29] Seshadri DR, Davies EV, Harlow ER. Wearable sensors for COVID-19: a call to action to harness our digital infrastructure for remote patient monitoring and virtual assessments. Frontiers in Digital Health. 2020; 2 https://doi.org/10.3389/fdgth.2020.00008
[30] Bohr A, Memarzadeh K. The rise of artificial intelligence in healthcare applications. Artificial Intelligence in Healthcare. 2020; 25-60 https://doi.org/10.1016/B978-0-12-818438-7.00002-2
[31] Umpierrez GE, Klonoff DC. Diabetes technology update: use of insulin pumps and continuous glucose monitoring in the hospital. Diabetes Care. 2018; 41:(8)1579-1589 https://doi.org/10.2337/dci18-0002
[32] Ronquillo CE, Peltonen LM, Pruinelli L Artificial intelligence in nursing: priorities and opportunities from an international invitational think-tank of the Nursing and Artificial Intelligence Leadership Collaborative. J Adv Nurs. 2021; 77:(9)3707-3717 https://doi.org/10.1111/jan.14855
[33] Zoppo G, Marrone F, Pittarello M AI technology for remote clinical assessment and monitoring. J Wound Care. 2020; 29:(12)692-706 https://doi.org/10.12968/jowc.2020.29.12.692
[34] Robert N. How artificial intelligence is changing nursing. Nurs Manage. 2019; 50:(9)30-39 https://doi.org/10.1097/01.NUMA.0000578988.56622.21
[35] Betriana F, Tanioka R, Gunawan J, Locsin RC. Healthcare robots and human generations: Consequences for nursing and healthcare. Collegian. 2022; 29:(5)767-773 https://doi.org/10.1016/j.colegn.2022.01.008
Head of Telemedicine Research / Problem Formulation in Prompt Engineering / Polydisciplinary
Medizinische Universitat Wien
Wir informieren Sie sehr gern über zukünftige Neuerscheinungen und interessante Artikel.
Mit unserem Newsletter informieren wir Sie
1x monatlich über Aktuelles, Neues und Wissenswertes aus dem Gesundheits-, Pflege- und Sozialbereich.
| Cookie | Dauer | Beschreibung |
|---|---|---|
| _ga | 2 years | The _ga cookie, installed by Google Analytics, calculates visitor, session and campaign data and also keeps track of site usage for the site's analytics report. The cookie stores information anonymously and assigns a randomly generated number to recognize unique visitors. |
| _ga_8L3SGDD488 | 2 years | This cookie is installed by Google Analytics. |