Die Frage nach einer angemessenen, quantitativ und qualitativ bedarfsgerechten Personalausstattung in Pflegeeinrichtungen gewinnt angesichts des eingetretenen Personalmangels in der Pflege zunehmend an Bedeutung. Ein innovativer Ansatz aus Deutschland stellt nicht die Defizite, sondern insbesondere die Stärken der Pflegebedürftigen in den Mittelpunkt. Im ersten Teil des Artikels, der in der Ausgabe 4/23 pflegenetz.magazin erschienen ist, wurden die Grundlagen dieses Ansatzes erläutert. In diesem zweiten Teil des Artikels geht es darum, welche Erfahrungen das Projekt des Diözesan-Caritasverbandes Köln in der stationären Langzeitpflege im Nachbarland mit der Umsetzung des neuen Personalbemessungsverfahrens bisher gemacht hat und was sich daraus für die Pflege in Österreich lernen lässt.
Das neue Personalbemessungsverfahren berücksichtigt nicht nur die reine Anzahl der Pflegebedürftigen. Vielmehr steht das konkrete Ausmaß der Pflegebedürftigkeit im Mittelpunkt einer differenzierten Betrachtung. Dementsprechend werden konkrete Pflegesituationen genauer analysiert, um den spezifischen Pflege- und Betreuungsbedarf zu ermitteln. In Abhängigkeit von diesem Bedarf werden dann bestimmte Qualifikationsniveaus für das Personal in der Pflegeeinrichtung festgelegt. Als Berechnungsgrundlage dient der so genannte Case-Mix. Dieser spiegelt den unterschiedlichen Pflegebedarf der zu Pflegenden wider. Um dieser Vielfalt gerecht zu werden, stehen drei Qualifikationsniveaus des Personals im Fokus (vgl. Rothgang et al., 2020, S. 92).
Für die Pflegeeinrichtungen bedeutet dieser Ansatz, dass nicht nur mehr, sondern auch anders qualifiziertes Personal benötigt wird. Der Mehrbedarf bezieht sich insbesondere auf ausgebildete Assistenzpersonen auf dem Qualifikationsniveau 3, die als Ressource ein entscheidendes Bindeglied zwischen Pflegefachpersonen und Betreuungsassistenten darstellen und wesentlich zur Qualität der Pflege beitragen sollen.
Neben der reinen Quantität des benötigten Personals rücken jedoch neben der Qualifikation insbesondere die notwendigen Kompetenzen in den Fokus. Es geht nicht nur darum, die „Zahl der Köpfe“ in den Pflegeeinrichtungen zu erhöhen, sondern diese mit den richtigen Kompetenzen auszustatten und sie dann auch mit Aufgaben zu beauftragen, für die sie befähigt sind. Bei den Pflegefachpersonen steht insbesondere die Problemlösungskompetenz im Vordergrund. Schließlich bringen pflegebedürftige Menschen eine Vielzahl von individuellen Herausforderungen und Bedürfnissen mit, auf die das Personal kompetent, flexibel und einfühlsam reagieren sollte. Darüber hinaus gewinnen soziale und kommunikative Kompetenzen zunehmend an Bedeutung. Da die Pflegesituationen häufig komplex sind und viele Faktoren miteinander zusammenhängen, ist es unerlässlich, dass die Pflegenden effektiv kommunizieren und die Beziehungen sowohl zu den Pflegebedürftigen als auch zu deren Angehörigen und anderen Teammitgliedern aktiv gestalten. Zusammenfassend lässt sich sagen, dass die Qualifikation von Pflegenden nicht nur durch Wissen und Fertigkeiten definiert wird, sondern auch durch den Grad an sozialer Kompetenz und Selbstständigkeit, wie in der folgenden Abbildung 1 dargestellt.
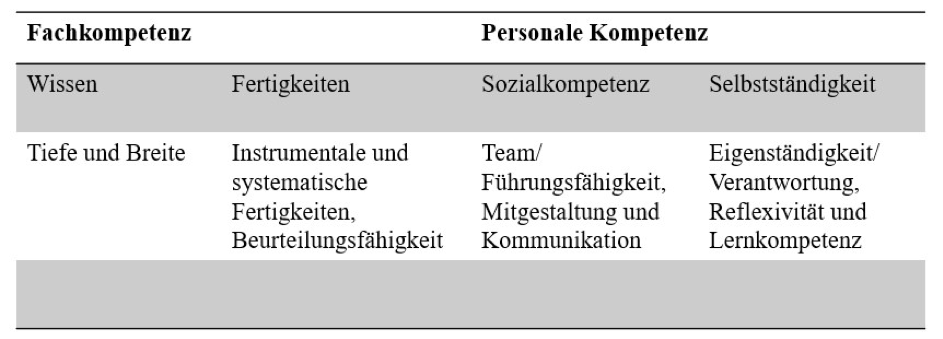
„Pflegefachkräfte müssen also auch im Kontext des veränderten Qualifikationsmixes gezielt und stärker zur Anleitung und Koordination pflegerischer Hilfskräfte befähigt werden. [… Sie] sind hier durch ihre fachliche Verantwortung für die Versorgung der Bewohner*innen gefordert, die Organisation des Pflegealltags zu reflektieren und anzupassen.“ (Rothgang et al., 2020, S.422). Zur Sicherung eines einheitlich hohen Qualitätsstandards in der Pflege sieht das deutsche Pflegeberufegesetz (PflBG) explizit definierte Vorbehaltsaufgaben für Pflegefachpersonen vor:
Diese aufgeführten Aufgaben erfordern spezialisierte Fähigkeiten und Kenntnisse, die im Rahmen einer umfassenden Berufsausbildung vermittelt werden.
Mit der Neuverteilung der Aufgaben gehen weitreichende Veränderungen in der Organisation der Pflege einher. Denn während nach dem neuen Personalbemessungsverfahren mehr Pflegende in der Assistenz eingesetzt werden sollen, wird gleichzeitig die Zahl der Pflegefachpersonen verringert. Die Rolle der Pflegefachperson in den neuen Versorgungsprozessen wird daher vor allem die der Steuerung der Pflegeprozesse sein (Kelleter, 2017). Sie wird in den meisten Fällen nicht mehr in der direkten körperbezogenen Pflege eingeplant werden können, sondern teamorientiert, die ihr zugeordneten Assistenzpersonen in der Pflege und Betreuung anleiten, delegieren und coachen, aber auch kontrollieren müssen. Die Verteilung des Pflegepersonals in den Pflegeeinrichtungen ist heterogen verteilt (Kelleter, 2017; Rothgang et al., 2020).
Wie viele Assistenzpersonen einer Pflegefachperson zugeordnet sind, hängt vom Bedarf, der Komplexität der Pflege, sowie der Anzahl der Pflegebedürftigen, der Struktur und den Prozessen in der jeweiligen Pflegeeinrichtung ab. Ist beispielsweise der Anteil der Teilzeitbeschäftigten in einer Einrichtung hoch, hat dies auch Auswirkungen auf die Dienstplanung bei der Neuorganisation, die aufgrund der verschiedenen Einsatzzeiten sinnvollerweise digital erfolgen sollte. Auch die Pflegedokumentation sollte digitalisiert und muss so gestaltet werden, dass häufige Personalwechsel nicht zu Reibungsverlusten bei den relevanten Informationen führen und damit die Versorgung der Pflegebedürftigen gefährden. Schließlich führen verschiedene Möglichkeiten der Arbeitsteilung in der Pflegeeinrichtung zu unterschiedlichen Anforderungen an das Personal, wobei die Zerlegung der Gesamtaufgabe einen höheren Koordinationsaufwand erfordert (Kieser & Kubicek, 1992).
Die Übertragung eines Umsetzungskonzeptes als Blaupause für alle Pflegeeinrichtungen ist aufgrund der individuellen Binnenstruktur nicht möglich (Kelleter, 2017; Kelleter et al., 2023).
Erforderlich ist jedoch ein tragfähiges Konzept, das insbesondere die Kompetenzen der Mitarbeiter*innen in der Pflege und Betreuung systematisch fördert. In die Umsetzung des Konzeptes sind zudem alle Akteur*innen in den Handlungsfeldern der Pflegeeinrichtung sowie die Pflegebedürftigen mit ihren Bedürfnissen und Präferenzen einzubeziehen. Unter Berücksichtigung vorhandener Kapazitäten, z. B. eines gelebten Qualitätsmanagements, aber zuzüglich einer halben Vollzeitstelle für die Umsetzungsbegleitung einer Einrichtung mit 100 Plätzen, geht das Projekt des Diözesan-Caritasverbandes Köln e.V. von einer Projektlaufzeit von drei Jahren aus (Diözesan-Caritasverband Köln e.V., 2023).
Nach den ersten Monaten der beginnenden Umsetzung des neuen Personalbemessungsverfahrens zeigt sich, dass eine erfolgreiche Implementierung somit nicht nur eine Frage technischer oder organisatorischer Neuerungen ist. Im Kern sind die Pflegeeinrichtungen vor allem auf das Verständnis, das Engagement und die aktive Beteiligung der Mitarbeiter*innen angewiesen. Denn jede noch so durchdachte und sinnvolle Neuerung wie z. B. mehr und besser qualifiziertes Personal in der Pflege kann nur dann zum gewünschten Erfolg führen, wenn sie von den Menschen, die sie täglich umsetzen sollen, verstanden, akzeptiert und getragen wird (Kotter, 2013; Bono, 2010). Wie Abbildung 2 zeigt, schafft die Kombination aus hoher Konzeptqualität und ausgeprägter Beteiligung bzw. hohem Interesse die besten Voraussetzungen für eine erfolgreiche Implementierung der neuen Personalbemessung.
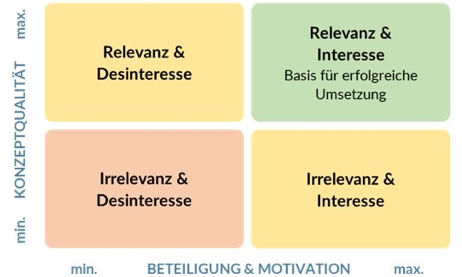
Die Neuzuordnung von Qualifikationsniveaus zu bestimmten Aufgaben und Verantwortlichkeiten berührt unmittelbar die Identität und das Selbstverständnis der Pflegenden. Es geht um die Frage, wer was tun darf und soll, wer wofür verantwortlich ist und wie der tägliche Arbeitsalltag strukturiert und gelebt wird. Solche Veränderungen betreffen Prozesse und Strukturen gleichermaßen.
Die Veränderungen können Unsicherheiten und Ängste auslösen, weil sie die gewohnten Routinen und Hierarchien in Frage stellen. Die Umsetzung setzt das Verständnis und die aktive Unterstützung der Mitarbeiter*innen in den Pflegeeinrichtungen voraus. In der Praxis zeigen sich derzeit unterschiedliche Reaktionsmuster seitens der ersten Organisationen:
Ca. 25% der Organisationen nehmen den Veränderungsbedarf nicht wahr. Sie werden, wenn sie diesen Kurs beibehalten, schrittweise an Qualität verlieren und schließlich von Mitbewerber*innen verdrängt werden.
Ca. 50% der Organisationen unternehmen erste Schritte im Sinne eines Change Managements, insbesondere im Hinblick auf die Information und Qualifizierung der Pflegenden.
Ca. 25% der Organisationen nutzen die neue Personalbedarfsbemessung, um ihre Position am Markt durch die aktive Weiterentwicklung von Teams und Strukturen zu stärken.
Die Erfahrungen aus Deutschland zeigen, wie auch ein sehr gutes Konzept zur Stärkung der Pflege für eine gelingende Umsetzung begleitet werden muss. Ob durch interne oder externe Expertise in Organisationsentwicklung und Change Management, es müssen neue Rollen in den Pflegeteams etabliert werden. Neben der fachlichen Expertise der Einzelnen bedarf es auf der Teamebene insbesondere der psychischen Sicherheit aller Mitglieder, um das neue Verständnis der Zusammenarbeit erfolgreich zu leben und mit Sinn zu füllen (Badura et al., 2018; Bono, 2013).
Pflegeeinrichtungen, die den Veränderungsbedarf nicht wahrnehmen, setzen sich einem erheblichen Risiko aus, im harten Wettbewerb um qualifiziertes und motiviertes Personal zurückzufallen und letztlich von proaktiveren und anpassungsfähigeren Mitbewerbern verdrängt zu werden. Organisationen hingegen, die sich aktiv auf die neue Logik der Aufgabenteilung und Zusammenarbeit in Pflegeteams einlassen, stärken ihre Position als attraktive Arbeitgeber und qualitätsvolle Vertragspartner. Sie sichern sich einen Platz in der zukünftigen Landschaft wettbewerbsfähiger Pflegeeinrichtungen. Um Lern- und Entwicklungsprozesse in stationären Pflegeeinrichtungen zu unterstützen, legt die Caritas der Erzdiözese Köln 2024 in der Qualitätssicherung der Pflege einen Schwerpunkt auf die Konzeption und Implementierung eines interaktiven Wissensgraphs. Ziel ist es, die Pflegeeinrichtungen digital lernend bei der Implementierung des Personalbemessungsverfahrens zu unterstützen.
Badura, B., Ducki, A., Schröder, H., Klose, J. & Meyer, M. (2018). Fehlzeiten-Report 2018: Sinn erleben – Arbeit und Gesundheit. Springer-Verlag.
Bono, M. L. (2010). Performance Management in NPOs. Steuerung im Dienste sozialer Ziele. Nomos Verlag.
Bono, M.L. (2013). Chancen und Grenzen der Personalpolitik in der stationären Pflege: Die Sicht der Mitarbeiter/innen. Pflegekongress 2013. Austria Center Wien.
Bundesministerium für Bildung und Forschung & Kultusminister Konferenz. Der Deutsche Qualifikationsrahmen für lebenslanges Lernen. Verabschiedet vom Arbeitskreis Deutscher Qualifikationsrahmen AK DQR (2011). https://www.dqr.de/dqr/de/service/downloads/downloads_node.html
Bundesministerium für Justiz. Gesetz über die Pflegeberufe (Pflegeberufegesetz – PflBG) vom 17. Juli 2017 (BGBl. I S. 2581), das zuletzt durch Artikel 9a des Gesetzes vom 11. Juli 2021 (BGBl. I S. 2754) geändert worden ist. Abgerufen von https://www.gesetze-im-internet.de/pflbg/BJNR258110017.html
Diözesan-Caritasverband Köln e.V. (2023). Kompetenzmanagement in der Pflege. Abgerufen von https://www.caritasnet.de/themen/alter-pflege/qualitaetssicherung/kompetenzmanagement-in-der-pflege-/
Kelleter, H., Zirves, M. & Zenkert, J. (2023). Die Qualität in der stationären Langzeitpflege – mehr als die Summe ihrer Teile. Pflegewissenschaft. Heft 1-2023, Jahrgang (25) hpsmedia, 46:56. https://doi.org/10.3936/2023pw4070
Kelleter, H. (2017). Outcome zur evidenzbasierten Steuerung in der Langzeitpflege. Wirkungen im Projekt EQisA. Zeitschrift für Evaluation, Ausgabe 1, 173–183.
Kotter, John P. (2013). Leading Change. Franz Vahlen GmbH.
Kieser, A. & Kubicek, H. (1992). Organisation. (3. Aufl.). De Gruyter.
Rothgang, H., Cordes, J., Fünfstück, M., Heinze, F., Kalwitzki, T., Stolle, C., Kloep, S., Krempa, A., Matzner, L., Zenz, C., Sticht, S., Görres, S., Darmann-Finck, I., Wolf-Ostermann, K., Brannath, W., & Becke, G. (2020). Abschlussbericht im Projekt Entwicklung und Erprobung eines wissenschaftlich fundierten Verfahrens zur einheitlichen Bemessung des Personalbedarfs in Pflegeeinrichtungen nach qualitativen und quantitativen Maßstäben gemäß §113c SGB XI (PeBeM). Bremen.
ist seit 2007 Unternehmensberaterin mit Fokus auf evidenzbasierte Transformation. In der empirischen Sozialforschung genauso wie in Change-Prozessen fest im Sattel führt die Volks- und Betriebswirtin Organisationen zielsicher von der Analyse in die Veränderung. Besonders häufig ist Bono in den Bereichen Gesundheit, Soziales und Bildung tätig, wobei ihr als Geschäftsführerin von datenkompass ein interdisziplinärer Ansatz besonders wichtig ist.
Kontakt: maria.laura.bono@datenkompass.com
ist Referentin für Qualitätsberatung in der Gesundheits-, Alten- und Behindertenhilfe beim Diözesan-Caritasverband Köln e.V.; Sie ist Pflegefachperson und Gesundheitswissenschaftlerin. Sie leitet und koordiniert wissenschaftliche Projekte zur Pflegequalität und ist Mitglied in wissenschaftlichen Beiräten.
Kontakt: heidemarie.kelleter@caritasnet.de
Wir informieren Sie sehr gern über zukünftige Neuerscheinungen und interessante Artikel.
Mit unserem Newsletter informieren wir Sie
1x monatlich über Aktuelles, Neues und Wissenswertes aus dem Gesundheits-, Pflege- und Sozialbereich.
| Cookie | Dauer | Beschreibung |
|---|---|---|
| _ga | 2 years | The _ga cookie, installed by Google Analytics, calculates visitor, session and campaign data and also keeps track of site usage for the site's analytics report. The cookie stores information anonymously and assigns a randomly generated number to recognize unique visitors. |
| _ga_8L3SGDD488 | 2 years | This cookie is installed by Google Analytics. |